

08 Agosto 2022

L’ablazione endovenosa con laser con lunghezza d’onda di 1470 nanometri possiede caratteristiche che la rendono non solo efficace nel trattamento del reflusso safenico, delle perforanti e dei collaterali varicosi, ma anche sicura, con un ottimo rapporto costo/beneficio. Non è un caso, infatti, che le linee guida delle principali società scientifiche la raccomandino come tecnica di prima scelta nel trattamento delle varici safeniche degli arti inferiori [1]. Il protocollo operativo è ben definito e standardizzato ma è anche molto versatile, potendo essere adattato a ogni singolo paziente nelle più svariate situazioni e in tutti i suoi aspetti procedurali. Un set completo di fibre che variano di diametro ed ergonomia, unito alla possibilità di modulare potenza ed energia erogata dal laser, permette di ottenere il massimo vantaggio per ogni paziente [2].
Una tecnologia sempre più sicura ed efficace Gli strumenti attualmente disponibili sono il punto di arrivo di un costante affinamento tecnico. Nel corso del tempo si sono succeduti infatti numerosi upgrade tecnologici: il primo e più evidente è la lunghezza d’onda portata a 1470 nm, che viene assorbita in acqua 40 volte di più rispetto alle lunghezze d’onda precedenti. Essa permette da un lato l’impiego di minor energia per l’occlusione della vena, con una linear endovenous energy density più favorevole, e dall’altro la minor diffusione del danno termico ai tessuti circostanti, limitando al minimo gli effetti collaterali e il dolore. Grande attenzione è stata posta alla sicurezza, con il passaggio dalla fibra piatta a quella radiale a 360°, dapprima singola e successivamente a doppio Ring, con l’adozione di un laser con software Signal, la presenza di marker sulla fibra Radial e il terminale termofuso rivestito in teflon, con tecnica Fusion. Inoltre, grazie alla disponibilità in due diversi diametri da 600 e 400 micron, denominati rispettivamente ELVeS Radial e Radial Slim, si ha un migliore accesso anche ai vasi più piccoli. Tali innovazioni nel complesso hanno reso la metodica non solo più efficace, ma anche più sicura sia per i pazienti sia per gli operatori
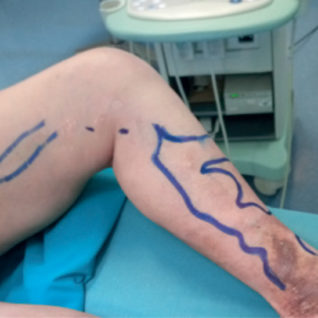
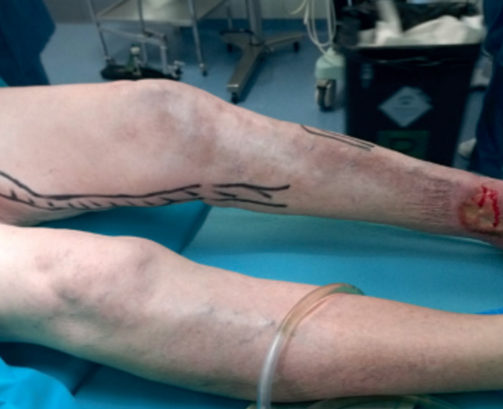
Caso 1-A — Paziente di 84 anni, cardiopatica e obesa, con varici alimentate da reflusso lungo della safena interna (tronco safenico 18 mm di diametro) e perforanti incontinenti con ulcerazioni di gamba recidivanti.
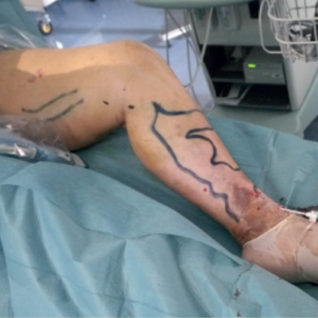
Caso 1-B — Accesso percutaneo al malleolo e posizionamento dell’apice della fibra alla crosse in transilluminazione e con verifica ecografica.
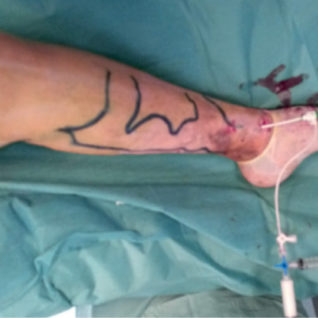
Caso 1-C — Iniezione della mousse attraverso l’introduttore della fibra laser.
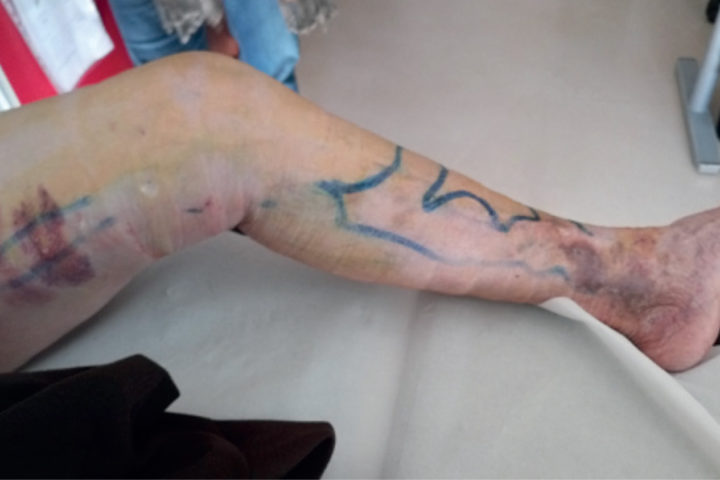
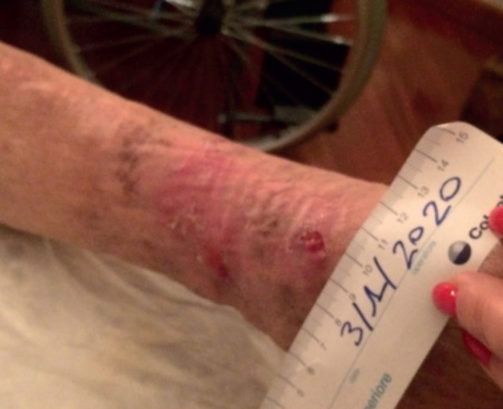
Caso 1-D — Controllo a 10 giorni: intervento eseguito con tecnica ibrida (obliterazione laser della safena interna a livello di coscia + obliterazione con ecosclerosi della safena di gamba + le perforanti e le collaterali varicose) con accesso percutaneo al malleolo in paziente cardiopatica con ulcerazione recidivante perimalleolare.
L’esito di questo lungo percorso tecnologico è sotto gli occhi di tutti. Attualmente possono essere affrontate in tutta tranquillità, con elevata percentuale di successo e un buon decorso post-operatorio molte di quelle condizioni che nel passato rappresentavano vere e proprie controindicazioni al trattamento laser (per esempio la scarsa navigabilità del tronco safenico in caso di tortuosità o dilatazioni segmentarie, la ridotta distanza del tronco safenico dalla cute, il decorso extrafasciale del tronco safenico, la presenza di dilatazioni giunzionali, etc.). Il trattamento può essere eseguito in anestesia locale e in ambiente ambulatoriale, con grande soddisfazione del paziente, che può tornare al domicilio a poche ore dall’intervento; il volume di tumescenza necessario per l’esecuzione della procedura è relativamente ridotto e la quantità di anestetico necessaria entro i limiti di tossicità soprattutto se la procedura viene eseguita sottoponendo il paziente a una blanda sedazione: in generale il protocollo standard prevede l’utilizzo di 20 ml di lidocaina al 2% diluite in 500 ml di soluzione fisiologica a cui vengono addizionati 5 ml di bicarbonato di sodio e 0,20 mg di adrenalina, con una concentrazione finale di lidocaina dello 0,08% [4].
Un aspetto fondamentale di cui tenere conto è che il laser endovenoso può essere abbinato ad altre tecniche operative costruendo un trattamento “su misura” per ogni paziente, al fine di ottenere un risultato ottimale. Ciò rende la tecnologia ELVeS ancora più importante, una tecnica in assoluto da avere nel bagaglio di competenze del chirurgo che si approccia alla malattia varicosa, sia essa la scleroterapia o la chirurgia tradizionale. L’abbinata è da considerare in presenza di importanti collaterali varicose o perforanti incontinenti, che spesso rappresentano un problema di difficile gestione, soprattutto se si vuole condurre l’intervento in anestesia locale e in un ambiente ambulatoriale (si trovano articoli che riportano interventi con pazienti trattati con le due procedure differenti in due tempi chirurgici distinti). In definitiva, nonostante il miglioramento dei materiali che permette di trattare con efficacia la maggior parte di pazienti, permane qualche difficoltà solo nella gestione di varicosità importati (difficili da gestire in anestesia locale) e alcuni tronchi safenici molto tortuosi e di ampio diametro (anche se la letteratura scientifica ha dimostrato che anche la piccola safena e le perforanti, nonché alcuni collaterali varicose, possono essere trattate con efficacia e sicurezza dal laser endovenoso). Nella maggior parte dei casi, in pazienti con vene varicose è possibile procedere al trattamento delle varicosità contestualmente al trattamento della safena anche in anestesia locale, con una blanda sedazione.
I pazienti ad alto rischio Il valore della metodica ELVeS, già evidente in assoluto, appare ancora più tangibile nei cosiddetti pazienti ad alto rischio, cioè in quei pazienti che per comorbilità importanti non potrebbero essere trattati con una tecnica chirurgia tradizionale e che per questo motivo vengono rifiutati dal chirurgo. Nella mia esperienza i pazienti con varicosità importanti e ad alto rischio come anziani, gravemente obesi, diabetici con associata arteriopatia, cardiopatici con frazione di eiezione inferiore al 50% in terapia anticoagulante, broncopneumopatici gravi, sono sempre più numerosi. Spesso infatti capita di imbattersi in pazienti con varici critiche che hanno la necessità di essere trattati per diversi motivi: sintomatologia dolorosa, ulcerazione agli arti inveterata con infezione cronica e dolore, o altri interventi. Si tratta di quei pazienti che nel corso della loro vita hanno sempre sottovalutato il problema “varici”, accantonandolo perché non sintomatico, ma che a un certo punto del loro percorso arrivano ad avere una patologia di tale rilevanza da non essere più trascurabile. Da sottolineare che la comparsa di complicanze mina gravemente la qualità della vita del paziente o la sua sicurezza: possono insorgere varicoflebiti, trombosi ascendenti della safena, ulcerazioni importanti spesso con infezioni, emorragie, talvolta in presenza di altre patologie concomitanti, tali per cui il paziente debba essere sottoposto a interventi e procedure addominali od ortopedici, il cui rischio è maggiore in presenza della patologia varicosa. In particolare, esistono pazienti cosiddetti “difficili” che, oltre a essere affetti da un’importante malattia varicosa, arrivano alla nostra attenzione in condizioni generali di salute così precarie da non permettere un approccio chirurgico tradizionale a causa dell’alto rischio. I pazienti che personalmente tratto più di frequente sono: • pazienti con varici complicate da ulcerazioni inveterate o varicoflebiti e/o fenomeni emorragici recidivanti; • pazienti candidati a chirurgia ortopedica • pazienti gravemente obesi. In queste categorie, il laser endovenoso diventa fondamentale e insostituibile, poiché è l’unica metodica che permette al chirurgo di risolvere il problema delle varici, dandogli la possibilità di affrontare un secondo intervento con maggiore sicurezza, oppure di ottenere un significativo miglioramento della qualità di vita grazie alla guarigione delle ulcere o alla remissione del dolore.
La mia esperienza con il laser endovenoso Le considerazioni fin qui esposte sono il frutto della mia più che decennale esperienza con il laser endovenoso. Ho cominciato a utilizzarlo già nel 2006 con le prime fibre piatte, ma l’esperienza iniziale non aveva dato i risultati sperati. Occorre sottolineare peraltro che questa metodica fu introdotta in un contesto in cui prevaleva un approccio tradizionale alle arterie, ed era naturale perciò prediligere, anche per il trattamento delle varici, lo stesso approccio, indubbiamente più radicale rispetto a quello mininvasivo (stiamo parlando di un’attività di équipe di circa 500 interventi all’anno per patologia venosa). L’introduzione della fibra radiale ha però dato un nuovo impulso all’utilizzo del laser endovenoso nella mia attività, tale da estenderne l’utilizzo a uno spettro di pazienti decisamente più ampio. L’attuazione di un protocollo di follow-up piuttosto serrato (ecocolordoppler di controllo intraoperatorio, a 10 giorni, a 3 e 6 mesi di distanza) che ne ha inequivocabilmente dimostrato i risultati, già comunque abbondantemente documentati dalla letteratura scientifica, e il superamento, a livello concettuale, della radicalità chirurgica ricercata a ogni costo mi hanno permesso di utilizzare la metodica in modo estensivo. Una volta acquisita la giusta dimestichezza con i nuovi materiali e le tecniche operative e anestesiologiche, la metodica andava estesa e utilizzata in tutte le categorie di pazienti cosiddetti ad alto rischio che sarebbero stati altrimenti rifiutati, spesso adattandola alle esigenze del singolo paziente e combinandola con altre metodiche (per esempio il trattamento sclerosante delle perforanti o dei collaterali varicosi) per ottenere nella singola seduta un trattamento completo oltre che mini-invasivo. Dall’aprile 2019 svolgo la mia attività di chirurgo vascolare presso l’ASL CN1 di Cuneo, e mi occupo della malattia varicosa in diversi ospedali della Provincia Granda, in particolare presso l’Ospedale di Ceva con l’équipe di chirurgia generale del dottor Gattolin, che mi ha messo a disposizione una sala operatoria dedicata al trattamento della patologia venosa e il laser e le fibre per il trattamento con tecnica Radial.
Una casistica Nell’ultimo periodo di nove mesi ho trattato 67 pazienti con tecnica ELVeS Radial (circa il 60% dei pazienti trattati) di cui 32 classificabili ad alto rischio chirurgico, con importanti comorbilità o in condizioni anatomiche sfavorevoli per una chirurgia tradizionale. All’interno della categoria ad alto rischio sono compresi: • nove pazienti con notevoli limitazioni funzionali legate a problematiche articolari • sette pazienti gravemente obesi • 16 pazienti con ulcerazioni agli arti inveterate, di cui 11 con infezione dimostrata all’esame colturale. Tutti erano soggetti di età avanzata (età media 81 anni, tra i 72 e gli 89) con comorbilità importanti e, nella maggior parte dei casi, molteplici (28 cardiopatici, 19 diabetici di cui 11 in terapia insulinica, 16 in TAO/NAO, tre in ossigenoterapia domiciliare). Tutte le procedure sono state eseguite in sala operatoria e i pazienti sono stati precedentemente sottoposti a valutazione anestesiologica (quattro erano ASA 4 e tre di essi in ossigenoterapia domiciliare; nove erano ASA 3 e i restanti 19 erano ASA 2). Il consenso all’intervento è stato raccolto al momento della valutazione preoperatoria e in molti casi è stato accordato in virtù della mininvasività della procedura chirurgica. In tutti i casi l’intervento è stato eseguito in anestesia locale in tumescenza con lidocaina allo 0,08%, con volume medio somministrato di 285 cc, utilizzando la stessa soluzione anche per il trattamento (chirurgico o scleroterapico) delle collaterali varicose e delle perforanti refluenti. In 28 casi è stata somministrata una blanda sedazione con piccoli dosaggi di midazolam, con dose media somministrata di 3 mg, mai antagonizzata al termine dell’intervento. In nessun caso è stata somministrata una profilassi antibiotica, mentre in tutti i casi è stata somministrata una profilassi antitrombotica con eparina a basso peso molecolare con dosaggio adeguato al peso del paziente e alle condizioni cliniche e comorbidità presenti (per esempio, nei pazienti in TAO e NAO la terapia anticoagulante è stata sospesa e sostituita con una dose di eparina, doppia in alcuni casi e singola in altri). In tutti i casi è stata usata una fibra radiale da 600 micron con accesso percutaneo al condilo femorale in 13 casi, chirurgico al condilo femorale in 3 casi, percutaneo al malleolo in 7 casi e chirurgico al malleolo nei restanti 9 casi. L’approccio al malleolo è stato scelto nei casi in cui al laser endovenoso sia stato abbinato il trattamento sclerosante del segmento di gamba della safena interna, delle perforanti e delle collaterali varicose (la tecnica ibrida è stata adottata in 16 casi). La durata media della procedura è stata di 48 minuti (considerando anche i casi trattati con tecnica ibrida) con una quantità media di energia rilasciata nel tronco safenico di 2350 joule (diametro medio del tronco safenico misurato in clinostatismo di 12 mm, minimo 5 mm e massimo 18 mm). La punta della fibra è stata posizionata in tutti i casi a livello della crosse a circa 1,5 cm dalla giunzione safeno-femorale sotto guida ecografica. In tutti i casi le varicosità sono state trattate nella stessa seduta, in 17 casi con chirurgia tradizionale (tecnica di Muller), in otto casi con scleroterapia e nei restanti casi con una combinazione delle due tecniche suddette. La tolleranza alle flebetcomie è stata ottima soprattutto nei casi sottoposti anche a sedazione, al pari della sclerosi del tronco safenico. Tutti i pazienti sono stati dimessi il giorno dell’intervento con bendaggio elastocompressivo o monocollant elasticizzato di prima classe di compressione. Al controllo postoperatorio due casi riportavano una sindrome dolorosa causata dalla sclerosi delle collaterali varicose gestita con analgesici e risoltasi in pochi giorni, mentre in un solo caso, a seguito di flebectomia, era presente la formazione di un piccolo ematoma che ha poi portato alla deiscenza della ferita, guarita in 30 giorni. Infine, una paziente ha riferito dolore irradiato sulla faccia mediale di coscia, poi risolto in pochi giorni con la somministrazione di analgesici. Il successo della procedura in termini di completa obliterazione del tronco safenico è stato del 94%; in soli due casi il tronco safenico è risultato ancora pervio al controllo ecocolodoppler eseguito al decimo giorno e al terzo mese.
Caso 2-A — Paziente con anchilosi del ginocchio sn, di 86 anni, cardiopatica, non autosufficiente, non deambulante ma con ulcerazione cronica da 3 anni, trattata con laser endovenoso con accesso chirurgico al terzo medio di gamba (safena di gamba 3 mm). Caso 2-B — Controllo a distanza di 2 mesi e mezzo (intervento eseguito ad Ottobre) con detersione e riduzione della lesione ulcerosa e perfetta guarigione dell’accesso chirurgico a mala pena visibile a metà gamba.
Da questa esperienza, seppur limitata, appare evidente che la tecnica di ablazione del tronco safenico con laser endovenoso non solo in generale è efficace e sicura, ma permette il trattamento con sicurezza ed efficacia anche di quei pazienti ad alto rischio chirurgico che, nonostante vedano la loro qualità di vita notevolmente compromessa dalla malattia varicosa, difficilmente riescono a trovare una risposta concreta alle loro necessità di cura perché spesso vengono “liquidati” come non trattabili, e invitati a rassegnarsi alle limitazioni e alle difficoltà che la malattia varicosa comporta. Questa nuova tecnologia apre nuovi scenari sulle possibilità di trattamento della malattia varicosa, e quindi di dare anche a questo tipo di pazienti una migliore qualità di vita. L’esecuzione della tecnica in anestesia locale non limita il trattamento chirurgico in una patologia varicosa anche se importante, soprattutto se abbinata a una buona sedazione e all’utilizzo di altre tecniche come la scleroterapia ecoguidata. La sedazione risulta essere utile per migliorare non solo il controllo del dolore intraoperatorio ma anche il comfort del paziente, spesso preoccupato e scomodo sul lettino operatorio (utile anche l’effetto del midazolam). Inoltre, la tecnica ibrida permette di trattare con efficacia e sicurezza e in tempi rapidi sia le perforanti refluenti spesso responsabili delle zone di ipodermite e di ulcerazione sia le collaterali varicose. Personalmente, prediligo l’utilizzo di laucomacrogol (dall’1% al 3% a seconda dei casi) iniettato direttamente nell’introduttore della fibra laser in volumi variabili da 2 a 6 ml, trasformato in schiuma e sotto guida ecografica.